Pharmakoökonomie
Antibiotikareduktion im Spital.
|
Titel
Long-Term Antibiotic Cost Savings from a Comprehensive Intervention Program in a Medical Department of a University-Affiliated Teaching Hospital.
Autoren
Sigmund Rüttimann, Barbara Keck, Cornelia Hartmeier, Andreas Maetzel, and Heiner C. Bucher, Department of Internal Medicine and Hospital Pharmacy, Kantonsspital Schaffhausen, Schaffhausen, and Basel Institute for Clinical Epidemiology, University Hospital, Basel, Switzerland.
Quelle
Clinical Infectious Diseases 2004;38:348-56
Abstract |
Fragestellung
Lassen sich im Kantonspital Schaffhausen der Antibiotikaverbrauch und die damit verbundenen Kosten durch ein vielseitiges Interventionsprogramm reduzieren, ohne dass es zu einer Einbusse der medizinischen Qualität kommt? Und wird dieser Nutzen auch über längere Zeit anhalten?
Hintergrund
Antibiotika machen bis zu 30% des Medikamentenbudgets eines Spitals aus. Ein ungezielter Antibiotikaeinsatz ist aber nicht nur aus ökonomischer Sicht ein Problem. Mindestens so problematisch ist die damit verbundene Selektion und Verbreitung antibiotikaresistenter Mikroorganismen.
Methoden
Studiendesign
Vergleich zweier Stichproben (500 konsekutive Patienten vor, 500 konsekutive Patienten nach der Implementierung des Interventionsprogramms) anhand der Krankengeschichten.
Setting
Departement Innere Medizin des Kantonsspitals Schaffhausen, 80 Betten, breites nicht selektioniertes allgemeininternistisches Krankengut.
Einschlusskriterien
- 18 Jahre
- Hospitalisation (> 24 Std.) auf der Internistischen Allgemeinabteilung oder der Intensivstation
Ausschlusskriterien
Keine.
Intervention
Gezielter Antibiotikaeinsatz gemäss allgemein anerkannter, möglichst evidenzbasierter Richtlinien durch:
- Umfassende Ausbildung der Kader- und Assistenzärzte (regelmässige Vorträge, wöchentliche Besprechung infektiologischer Fälle)
- Schriftliche Guidelines (Taschenbüchlein und spitalinternes Web)
- Antibiotikarestriktion (Verordnung von Breitspektrum-Antibiotika nur durch Kaderärzte)
Primäre Endpunkte
Totaler Antibiotikaverbrauch:
- Pro Patient (ausgedrückt als Anzahl von «defined daily doses» DDDs) vor und nach der Intervention
- DDDs i.v. vs. p.o.
- Anteil der antibiotisch behandelten Patienten
Sekundäre Endpunkte
Kosteneinsparung (berechnet)
- Medizinische Qualität:
- Mortalität während der Hospitalisation
- klinische Besserung / Heilung während der Hospitalisation,
- Hospitalisationsdauer
- Rezidivrate, Rehospitalisation innert 30 Tagen
- Langzeiteffekt des Programms (Langzeitüberwachung von Verbrauch und Kosten via Datenbank der Spitalapotheke)
- Resistenzentwicklung
Beobachtungsdauer
Das Interventionsprogramm wurde 1997 vollständig implementiert. Verglichen wurden 500 konsekutiv hospitalisierte Patienten von 1997 mit 500 konsekutiv hospitalisierten Patienten nach dem 1.1.1998.
Von allen Patienten die auf der Inneren Medizin hospitalisert waren, wurden die Antibiotikaausgaben während 4 Jahren prospektiv erfasst (Apothekendatenbank).
Resultate
Basisdaten
Die Patienten waren vergleichbar bezüglich Alter, Geschlecht und Hauptdiagnose. Die Hospitalisationszeit in der Interventionsgruppe (nur bei den nicht antibiotisch behandelten Patienten) war kürzer. Der maximale CRP-Wert war in der Interventionsgruppe höher als Hinweis für schwerere Infektionen in dieser Periode.
Gruppenvergleich der Endpunkte
Der Antibiotikaverbrauch nach Intervention sank um 36% (p < 0.001), der Verbrauch der wesentlich teureren i.v.-verabreichten Antibiotika sogar um 46% (p < 0.01). Die Ausgaben für Antibiotika sanken um 53%! (ca. CHF 150 pro hospitalisierten Patienten). Hauptgründe dafür waren:
- Weniger Patienten wurden antibiotisch behandelt (30% statt 46%); dies betraf v.a. Patienten mit oberen Atemwegsinfekten
- Breitspektrumantibiotika wurden seltener verabreicht (10% statt 23%)
Die medizinische Qualität wurde durch die Intervention nicht beeinträchtigt. Die Langzeitüberwachung (4 Jahre: 1998 bis 2001) zeigte einen anhaltenden Effekt.
Für die wichtigsten Bakterien zeigte sich tendenziell eine leichte Verbesserung der Resistenzlage gegenüber Breitspektrumantibiotika (keine definitive Aussage möglich aufgrund zu kleiner Fallzahlen).
Abbildung 1: Antibiotikaverbrauch (definierte Tagesdosen) pro Patient, zugewiesen an die medizinische Klinik (ohne Intensivpatienten) 1996-2001. Das letzte Jahr vor der Einführung der Intervention war 1996 und 1998 war das Interventionsprogramm voll eingeführt.
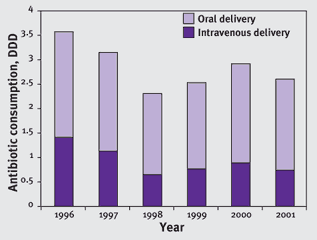
Diskussion durch die Autoren
Durch eine verhältnismässig einfache und günstige Intervention konnte in einem kleineren Kantonsspital eine substanzielle Reduktion des Antibiotikaverbrauchs und der dadurch verursachten Kosten erzielt werden. Im Gegensatz zu vielen anderen Untersuchungen konnte auch ein Langzeiteffekt dokumentiert werden. Dass die Durchsetzung in der Verantwortung einer Person, nämlich des Chefarztes lag, dürfte für den Erfolg von entscheidender Bedeutung gewesen sein.
Zusammenfassender Kommentar
Die Resultate dieser Untersuchung decken sich mit unseren Erfahrungen am Kantonsspital St. Gallen. Im Jahr 2002 betrugen im Kantonsspital St. Gallen die Antibiotikakosten im stationären Bereich 2.7 Mio. Franken. Durch ein ähnliches Interventionsprogramm (Intensivierung der infektiologischen Konsiliartätigkeit, Restriktion für gewisse Breitspektrumantibiotika, aktive tägliche (ungefragte) infektiologische Visite auf 3 ausgewählten Abteilungen mit grossem Antibiotikaverbrauch) konnte für das zweite Semester 2003 der Antibiotikaumsatz um ein Drittel reduziert werden. Das Sparpotenzial ist also vorhanden und aufgrund des allgemeinen ökonomischen Drucks momentan vielleicht im Vordergrund. Mindestens so wichtig wie die Kostenreduktion ist aber der «Public Health Aspect». Dass die Zunahme resistenter Mikroorganismen mit dem Verbrauch von Antibiotika korreliert, wurde wiederholt gezeigt. Eine Reduktion des inadäquaten Antibiotikaverbrauchs wird sich günstig auf die Resistenzlage auswirken. Um diesen Effekt zu zeigen braucht es eine Langzeitüberwachung der Resistenzlage und des Antibiotikaverbrauchs. Eine regelmässige Rückmeldung von der Apotheke an die Klinikleitung scheint hier ein sinnvoller Kontrollmechanismus zu sein. Sehr aufwendig wurde in der Arbeit von Rüttimann gezeigt, dass eine Reduktion des Antibiotikaverbrauchs keineswegs mit einer Verschlechterung der medizinischen Qualität gleichzusetzen ist.
Es braucht im Spital (und auch für die Praxis) jemanden, der die Motivation aufbringt, evidenzbasierte Antibiotikarichtlinien aufzustellen und deren Umsetzung im Alltag zu kontrollieren.
Besprechung von Dr. med. Patrick Schmid, FB Infektiologie/Spitalhygiene, Kantonsspital St. Gallen.
Clinical Infectious Diseases 2004;38:348-56 - S. Rüttimann et al
02.08.2004 - dde